坦桑尼亚心血管疾病现状:可改变危险因素及中间危险因素所带来的负担
背景资料
非传染性疾病(non-communicable diseases,NCDs)的规模在世界范围内正以不可控制的规模增长。在撒哈拉以南的许多国家,心血管疾病(CVDs)及其相关危险因素的负担格外沉重。缺乏适当的流行病学数据[1]、传染病和非传染病并存、营养不足/营养过剩和经济状况差是影响这些国家心血管疾病死亡率的因素[2,3]。如果不采取适当措施来缓解这些问题,预计从2015年到2030年,心血管疾病死亡人数将从1 790万上升到2 300万[3,4]。因快速城市化、老龄化、健康生活和营养方式转变,低等收入和中等收入国家(low and middle-income countries,LMICs)正在承受更高的负担[4]。心血管疾病及其相关危险因素的治疗和管理,在很大程度上取决于各国利用现有资源预防和控制疾病的能力[5]。此外,越来越高的诊断、治疗和心血管疾病管理成本增加了心血管疾病过早死亡人数,特别是在最富有治疗成效的人群中(<70岁)[6]。这导致了全世界范围内在院患者(包括住院和门诊患者)数量的增加[7]。
2013 年,撒哈拉以南地区的国家,包括坦桑尼亚在内,有超过10亿人受到心血管疾病的影响。该疾病死亡人数占所有非传染性疾病死亡人数的38.3%,占该地区全因死亡人数的11.3%及全球心血管疾病相关死亡的5.5%[4]。如果不采取预防措施,预计到2020年,在撒哈拉以南非洲地区(sub-Saharan Africa,SSA),心血管相关疾病将增加一倍[8]。根据2010年全球疾病负担、损伤和危险因素研究,撒哈拉以南地区心血管疾病死亡的最主要原因是:脑卒中(38.8%)、缺血性心脏病(28.6%)、高血压心脏病(7.0%)和外周动脉疾病(0.3%)[2]。同样,在2015—2017年,高血压心脏病(41%)、心脏瓣膜病(18%)、冠心病(18%)、围产期心肌病(7%)、成人非高血压扩张型心肌病(6%)、儿童先天性心脏病(34%)等是坦桑尼亚最主要的心血管相关疾病[9]。从1990年到2013年,撒哈拉以南非洲地区的心血管疾病死亡发生率增长到81%,女性(512 269人)死亡率比男性更高(445 445人),脑卒中死亡人数多于缺血性心脏病,死亡人数分别为409 840人和258 939人[4]。
撒哈拉以南非洲地区包括坦桑尼亚的心血管疾病死亡率发展趋势受生活方式改变高度驱动,其特点是较低水平的身体锻炼、过量饮酒、吸烟和不健康饮食[10]。对这些因素的管理不善导致了中间危险因素,如血压升高、血胆固醇升高、糖尿病、超重和肥胖,以上因素都与心血管疾病发生直接相关[11]。所有这些因素都是由快速城市化、现代化、社会经济状况改善和西方化食品市场广告增加造成的[8,12]。尽管心血管疾病有不断增加的趋势,但尤其是在坦桑尼亚,尚不清楚这些相关危险因素造成的负担。本综述的重点是总结坦桑尼亚心血管疾病的现状,包括相关危险因素和初级卫生保健在心血管疾病控制和管理方面的地位。
坦桑尼亚心血管疾病现状
与其他发展中国家一样,坦桑尼亚正承受非传染性疾病带来的更高的负担,其中心血管疾病是最为流行的非传染性疾病。据最近估计,大约33%的坦桑尼亚人口受非传染性疾病的影响,主要是心血管疾病、癌症、糖尿病和慢性呼吸系统疾病[12]。30~70岁的成年人死于非传染性疾病的概率达到16%[13,14]。心血管疾病死亡人数仅占非传染性疾病死亡总数的13%。在坦桑尼亚,25~64岁的成年人受影响较高[12]。坦桑尼亚心血管疾病年龄标准化死亡率中,男性死亡率比女性更高(473/10 000人 vs 382/10 000人)[10]。从2012年至2016年,该国心血管疾病死亡率从9%增长到13%[12,13],这是由这个国家的心血管疾病危险因素不断增加驱动的[10]。如果不采取战略性措施,预计到2020年,坦桑尼亚心血管相关疾病死亡率将增长到20%,造成超过100万人死亡[14]。
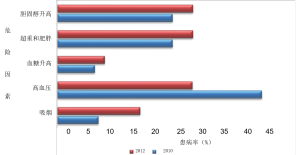
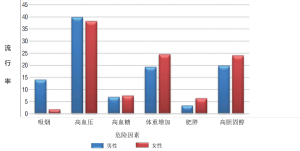
为确保实际控制和管理非传染性疾病,坦桑尼亚政府制定并实施了2009—2015年国家战略计划,包括不同的利益相关者,以采取统一的行动与包括心血管疾病在内的非传染性疾病作斗争。这已经通过改善医疗卫生保健系统,包括改进预防方法、提供切合实际的诊断设备和负担得起的治疗等措施来实现[14]。坦桑尼亚政府通过向所有非传染性疾病患者提供经改进和有价值的医疗保健服务,创造了良好的环境[14]。然而,尽管做出了这些努力,2012年进行的地方性STEP调查分析显示,心血管疾病相关的危险因素仍然有着较高的流行趋势(图1),男性和女性心血管疾病危险因素的估计流行率如图2所示[10,13]。心血管疾病危险因素的增加归因于高昂的医疗服务费用、缺少训练有素的卫生工作者、生活方式的改变、全球化、城市化和农村居民向城市地区转移等[15]。
导致心血管疾病的危险因素
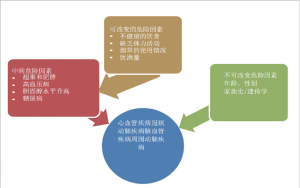
在非传染性疾病中,心血管疾病是坦桑尼亚死亡的第一原因[10,13]。心血管疾病与其他非传染性疾病有相似的危险因素(图3)。存在于个体间的这些中间危险因素,包括超重、肥胖、高血压、糖尿病和高脂血症等,是由行为危险因素管理不良导致的[12]。
可改变的危险因素
可改变/行为危险因素是最常见的可发展成心血管疾病的危险因素。这些可预防的因素包括不健康饮食、吸烟、过量饮酒和缺乏身体锻炼。对这些危险因素的管理和预防不善,将导致身体代谢和生理发生变化,促进心血管疾病的发展。
过量饮酒
饮酒与心血管疾病风险增加密切相关,如血胆固醇升高、高血压、血小板聚集和纤维蛋白溶解增加[16]。饮酒也与心房颤动(心律异常)、心肌病、急性心肌梗死、出血和缺血性脑卒中等风险增加有关[17]。在全球范围内,2010年年龄≥15岁的人的纯酒精消耗量估计为6.2 L/人[16]。在坦桑尼亚,年龄≥15岁的人均纯酒精消费量估计为7.7 L/人,(男性平均纯酒精消费量为11.4 L,女性平均为4.0 L)[16]。坦桑尼亚最普遍的酒精饮料类型如图4所示[16]。
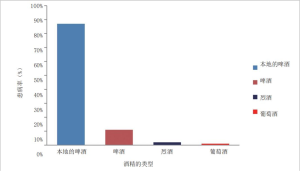
据报道,2012年坦桑尼亚男性和女性的饮酒率分别为23%~38%和13%~13%[10]。进一步的结果表明29.4%(38.3%男性和20.9%女性)的成年人是主要饮用酒精的群体。其中,27.4%的男性和13.4%的女性是酗酒者[10]。此外,据报道,15~59岁的人群中,有17.2%的饮酒者来自大城市,这与城市居民的社会经济地位有关[18]。
大量饮酒也增加了坦桑尼亚地区一些慢性病如高血压、肾脏疾病[10]和糖尿病[19]的发病率。在Mafia岛进行的一项研究[18]中,酒精使用者的高血压患病率(50%)高于非酒精使用者(49.3%)。此外,酒精与心血管疾病风险因素增加有关,如糖尿病(9.8%)、高血压(53.3%)、超重和肥胖(73.3%)[19]。尽管坦桑尼亚施行了酒精政策,但坦桑尼亚人的饮酒率仍不断上升,并与非传染性疾病患病人数及其他与酒精有关的疾病的增长呈正相关,包括乳腺癌和肝癌[16,17]。因此,与酒类广告和赞助商活动有关的具有法律约束力的有效条例应被有效及高效执行,以减少饮酒人数和降低饮酒相关疾病的增长趋势,因为这些疾病会导致后续治疗和管理费用的增加。
不健康饮食
饮食在不同心血管疾病的病因和病理生理中起着重要作用。饮食和营养已被确认为可以影响血管动脉粥样硬化斑块的形成和心血管疾病的发生发展,包括冠心病和脑卒中。不健康的饮食还与心血管疾病的其他危险因素有关,如高血压、高胆固醇血症、糖尿病、超重和肥胖[20]。根据地方性STEP调查[2012],在25~64岁的坦桑尼亚人群中,仅有9.2%平均每天食用至少5 份水果或蔬菜[10]。虽然目前只有一个全国性的关于饮食模式的数据,科学家们仍然报告,膳食摄入量对心血管疾病病因学和病理生理学有影响[21-24]。食物选择方面的知识在心血管疾病的病因中起到了关键作用,采用健康的饮食可以降低心血管疾病的风险,例如高血压和高脂血症[22,23]。饮食变化可以极大地影响体重指数(body mass index,BMI)、血清总胆固醇和血压的变化[23]。含有反式脂肪酸和饱和脂肪酸的饮食会增加冠心病的风险,而富含多不饱和脂肪酸的饮食会降低心血管疾病风险[22,23]。在坦桑尼亚周边城市进行的一项研究表明,使用棕榈油作为食用油、水果和蔬菜摄入不足及肉类的高摄入可提高血液胆固醇[22]。城市地区,尤其是城市女性的高血压患病率较高,这与肉类和椰子油的过多摄入有关[23]。而且,居住在Simanjiro的马赛族人中,高血压风险增加与高蛋白食物(尤其是肉类、牛奶和血液)摄入过多以及水果和蔬菜摄入不足有关[24]。
在坦桑尼亚不同地区,深度加工的食品和食用盐的摄入量增加[23,24],体力活动量低下,以及饮食选择不合理可导致高血压患病率提高。众所周知,摄入足够的水果和蔬菜可以减轻心血管疾病危险因素,因为果蔬中含有丰富的维生素和营养素,如维生素C、维生素A、维生素B、钾(K)、镁(Mg)和钙(Ca)。然而,在该国进行的不同研究均显示,坦桑尼亚人群的水果和蔬菜摄入量低下[10,22]。健康饮食,包括每天至少5份水果和蔬菜、低盐摄入和吃动物性食物,都有助于预防某些心血管疾病的发生,如心脏病和脑卒中[24]。因此,饮食干预应注重提供营养教育,以提高公众对健康饮食选择和饮食多样性的认识。
缺乏身体锻炼
每年,缺乏身体锻炼导致全球大约320万人死亡[25,26]。缺乏身体锻炼的人群非传染性疾病全因死亡的风险增加20%~30%[27]。经常参加身体锻炼活动降低了患心血管疾病、超重、肥胖、高血压、糖尿病、抑郁症和部分癌症,包括乳腺癌和结肠癌等的风险[19,28-30]。妇女和老人,尤其是患有慢性病,比如关节炎和骨质疏松症等疾病的人,锻炼身体比男性和年轻人要更少[26,31]。大多数(97%)坦桑尼亚人口参与了国家性STEP调查[2012],98%的农村人口和92%城市人口[10],达到了WHO推荐的体力活动水准。
此外,与农村居民相比,由于久坐的生活方式,城市居民的体力活动水平更低。随之而来的是,城市人口有着比农村人口更高的超重、肥胖和高胆固醇血症发病率[29,30]。根据一项基于人群的非传染性疾病横断面调查研究,坦桑尼亚大约21%的农村男性和96%的城市女性没有规律的身体锻炼[32],这可能与城市居民久坐不动,而农村居民参与体力活动相关。另一项在坦桑尼亚进行的前瞻性队列研究表明,从农村到城市的迁移,使男性的体力活动水平降低了52.9%(79.4%—26.5%),女性的体力活动水平降低了21.9%(37.8%—15.6%)[28]。坦桑尼亚农村和城市生活环境中,低水平的体力活动与体重增加、糖尿病、不健康的血脂指标等其他心血管疾病风险因素相关联[28,30]。
吸烟
目前,世界范围内有近10亿吸烟者[30],每年有超过7人死于与吸烟有关的疾病[33]。2010年的所有死亡患者中,有600万人死于直接吸烟,890 000人死于吸二手烟[30,33]。根据世界卫生组织预计,到2030年,每年与烟草有关的死亡人数将增加到800万,如果没有采取适当措施戒烟,预计将占全球死亡人数的10%[26]。此外,超过3/4的吸烟者生活在低等或中等收入国家,这些国家吸烟相关的疾病和死亡负担也很高[33,34]。根据TDHS2015/16,男性吸烟(14%)比女性(1%)更为常见。在每天吸烟的男性中,41%的吸烟量<5支/天,30%的吸烟量为5~9支/天[35]。在坦桑尼亚吸烟的成年人群中,烟草与卷烟的流行率为14.1%(男性29.0%,女性2.9%)。对于当前吸烟者,每日吸烟草者为11.8%,每日吸卷烟者为9.4%[34]。目前,没有太多信息关注坦桑尼亚使用烟草的情况,然而,少量研究表明在男性和女性中,烟草使用率均较高。最新的国家性STEP调查[2012]表明,28%的男性使用烟草,25~64岁的成年人中有15.9%吸烟[10]。另一项由Kapito-Tembo[36]开展的研究表明,大约21%的研究参与者是烟草使用者,19%是卷烟使用者,45%使用其他形式的烟草(鼻烟和咀嚼烟草),超过15%的人使用烟斗。
2008—2012年,坦桑尼亚烟草和卷烟使用者的比例从7.9%增长到15.2%[21,37]。吸烟是心血管疾病和其他呼吸道疾病等慢性疾病的主要诱因,如肺炎、肺气肿、慢性支气管炎,以及肺癌。坦桑尼亚男性吸烟者发生相关疾病的比例高于女性[37]。例如,在达累斯萨拉姆进行的一项研究中,观察到吸烟者的高血压患病率比非吸烟者更高(52% vs 26.1%)[38]。Kidane在坦桑尼亚进行的一项研究[2015][37]报告了男性和女性中吸烟相关疾病的高患病率(男性:41.3%;女性:8.5%)。进一步的结果表明,参与者中男性吸烟者的数量是女性吸烟者的1.8倍,男性吸烟率从15~19岁的1%增长到45~49岁的31%[37]。在坦桑尼亚人口中,吸烟在各地的流行率各不相同。在南部地区,吸烟非常普遍(31%),但南部高地的吸烟率最低(12%),这与教育水平低和经济状况不佳高度相关[38]。
此外,坦桑尼亚大多数吸烟者似乎对吸烟造成的健康后果、吸烟相关疾病带来的更高的健康成本和收入减少缺乏足够的了解[37]。关于吸烟、烟草使用以及对健康影响的健康教育计划应该很好地与学校和健康中心联合起来。另一方面,坦桑尼亚政府批准了2007年世界卫生组织《烟草控制框架公约》,目的是提供健康教育,提高议员意识,通过调查吸烟相关疾病对健康的影响以及治疗吸烟相关疾病费用情况,包括认识到吸烟对健康的负面影响,改变他们认为烟草对经济至关重要的看法。18岁以下的青少年和非吸烟者应受青少年烟草控制法的保护,在所有公共场所建立无烟环境[39]。然而,由于烟草行业广告、促销和烟草产品赞助的增加,加剧了烟草的使用,特别是在年轻人当中。
中间危险因素
中间危险因素与非传染性疾病有直接联系[26],因为它们是由不受控制的生活行为风险导致的。心血管疾病的关键中间风险因素包括:血压升高、糖尿病、血胆固醇升高、超重和肥胖。
高血压
高血压是全球死亡的主要危险因素之一(占总死亡人数的13%)[40],造成超过45%的心血管疾病死亡和51%的脑卒中死亡[41]。高血压对低等收入和中等收入国家的人口影响更大,因为那里卫生系统也很薄弱[3]。非洲地区高血压的患病率正在提升,近45%的>25岁的成年人患有高血压病[41]。不受控制的血压会导致更多的健康并发症,如心脏病、肾脏疾病[42]、糖尿病、心肌梗死、动脉瘤、脑卒中、胰岛素活性受损、过早死亡和发病[41]。
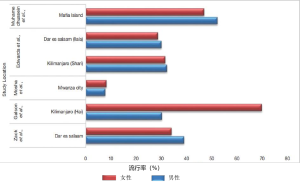
根据世卫组织非传染性疾病国家概况报告[2014],在坦桑尼亚,大约31.6%的男性和29.4%的女性患有高血压,死于4种主要非传染性疾病(包括高血压和其他心血管疾病)的概率约为16%[13]。此外,坦桑尼亚高血压患病率迅速上升,农村和城市间存在显著差异,其特点是同前所述久坐不动的生活方式、城市化和人口老龄化[43,44]。在1996—1997年,农村和城市环境中的高血压患病率为19%~35%[13]。然而坦桑尼亚农村和城市高血压病患病率已从1960年的2%~10%上升到2016年的13%~79%,而对此反应控制不足[45]。农村地区约33%的男性和32%的女性患有高血压病,而城市地区男性为30%,女性为28.6%[46]。
此外,据报道,高血压和高血压相关疾病是坦桑尼亚人口住院和死亡的主要原因之一。布干多医院进行的一项为期3年的前瞻性研究表明,高血压是造成死亡的主要原因,占所有非传染性疾病死亡的34%和总体死亡的15%。高血压是≥50岁患者死亡的主要原因,且超过50%的高血压相关死亡发生在退休年龄之前[42]。在达累斯萨拉姆穆欣比利国立医院心血管中心进行的前瞻性观察研究结果表明,45%心力衰竭患者有高血压[47]。尽管坦桑尼亚不同地区的高血压患病率较高,但很多人并不了解相关危险因素,故诊断率和治疗率较低。表1总结了坦桑尼亚对高血压的意识和控制的现状。
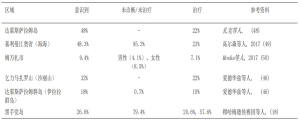
Full table
坦桑尼亚高血压患病率的提升(图5)表明需要具有成本效益的策略,包括初级预防、及时治疗、有效控制血压等措施。所有这些都将减轻国家日益增长的心血管疾病负担,进而降低其他相关慢性病的治疗和管理成本,改善个人的整体健康和福祉。
胆固醇升高
众所周知,血胆固醇升高是一种常见的心血管疾病危险因素,包括缺血性心脏病、脑卒中和心力衰竭[48]。2008年,全球38%的人口血液胆固醇水平较高[30]。高胆固醇血症患病率在欧洲地区最高(54%),非洲地区最低(23%)[40]。这是受到久坐生活方式以及这些国家快速城市化的影响。根据世界卫生组织2010年的估计,坦桑尼亚近20%的男性和24%的女性,血胆固醇> 5mmol/L[45]。据报道,与坦桑尼亚其他地区如Morogoro和Mara相比,乞力马扎罗山地区高胆固醇血症流行率最高(乞力马扎罗山地区:男性17.4%,女性19%;Morogoro:男性5%,女性6.7%;Mara:男性5%,女性6.7%)[51]。Njelekela等人[2009]报告,受试者血清中高甘油三酯者,高胆固醇血症患病率较高(48%),并与超重(33%)、肥胖(23%)和高血压(57%)的发病率密切相关[52]。最近在达累斯萨拉姆进行的另一项研究表明,参与研究的对象中,37%的男性和45%的女性血清总胆固醇(TC)≥200mg/dL[22]。
此外,不良的饮食多样化导致血液中的胆固醇含量升高。减少水果和蔬菜的摄入和增加红肉摄入与血液胆固醇水平升高有关[23]。例如,椰子油、棕榈油和肉类的较高摄入量与血胆固醇升高有关[29]。从食用饱和脂肪酸转换到不饱和脂肪酸,鼓励人们每天至少要吃5份水果和蔬菜,有助于降低血液中的胆固醇含量和心血管疾病发病率。
糖尿病
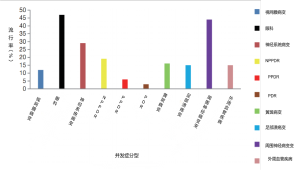
糖尿病是一个日益严重的公共卫生问题,社会对其进行控制和管理的成本较高。2014年,在全球范围内大约有9%(11%的男性和15%的女性)的>18岁的成年人遭受着糖尿病带来的痛苦[27]。糖尿病造成的死亡占全球死亡的6%,其中83%发生在低等和中等收入国家[27]。此外,冠心病和脑卒中分别造成全球超过22%和16%的死亡,其归因于糖尿病[40]。糖尿病患病率因地区而异,这取决于国家利用有限的医疗资源对糖尿病进行预防和管理的能力[53]。根据国际糖尿病联合会[2017]估计,生活在撒哈拉以南地区的人里,超过170万患有糖尿病,坦桑尼亚被列为糖尿病患病率最高的国家其中之一[54]。当前全国调查[2012]的结果显示,超过9%(男性8%,女性10%)的>25岁的成年人患有糖尿病[10],而之前的研究报告称,在坦桑尼亚农村地区,糖尿病患病率较低(2%)[54]。此外,最近研究结果显示,农村地区糖尿病的患病率更高了(高达21.7%)[19]。糖尿病较高患病率的原因是快速城市化、久坐不动的生活方式、营养方式的转变,以及后来出现在社区的超重和肥胖[55,56]。这对社区成员提出了另一个健康挑战,糖尿病患者需要在医疗机构寻求糖尿病护理。此外在坦桑尼亚,缺乏糖尿病管理指南及筛查工具、报告系统不佳、药物治疗不足、医疗保健提供者和受益人缺乏培训,是许多药房和医疗中心未能提供有价值的糖尿病护理的潜在原因[55-57]。所有这些都会导致糖尿病患者发生并发症(心绞痛、心肌梗塞、脑卒中、外周动脉疾病和充血性心力衰竭),这些并发症造成的死亡和残疾占糖尿病患者的50%[54]。糖尿病患者还会发生其他相关并发症,如神经病变、视网膜病变化、肾病和肢体截肢[19]。图6显示坦桑尼亚糖尿病患者并发症概况[19,58,59]。尽管坦桑尼亚糖尿病发病率呈不断增长的趋势,但对糖尿病及其并发症的认识仍然很低[56]。Muhamedhussein[57]在坦桑尼亚Mafia岛进行的一项研究的表明,只有30例患者知道自己患有糖尿病,并且在已知患有糖尿病的患者中,只有6例(20%)得到了随机血糖监测。这些信息提示需要对糖尿病患者行初级预防干预,包括糖尿病筛查计划、教育计划和早期发现糖尿病病例,以进行适当的管理,尽量减少晚期并发症。此外,还需要国家连续为糖尿病患者提供医疗保健教育,以改善患者护理及随后的生活质量。
超重和肥胖
超重和肥胖分别被定义为体重指数(body mass index,BMI)≥24.9 kg/m2和≥29.9 kg/m2[26]。在2014年,全球有超过1/3(39%)>18岁的成年人超重,其中男性占比为38%,女性占比为40%[29]。此外,超过15亿成年人肥胖(男性11%,女性15%)。罹患某些慢性疾病,如糖尿病、高血压、冠心病、脑卒中、癌症、阻塞性睡眠呼吸暂停及骨关节炎的可能性会随着体重指数的增加而增加(BMI≥24.9 kg/m2)[29]。据世界卫生组织估计,每年因超重和肥胖造成死亡的人数超过260万[30]。社会人口特征和经济因素都会影响人群中超重和肥胖的发生率[60]。然而,由于缺乏足够的统计数据,加上社会文化信仰,要使包括坦桑尼亚在内的非洲国家理解超重和肥胖趋势作为公共卫生问题,面临着很大的挑战[60,61]。此外,据世卫组织2011年概况报告,25岁以上的成年人中,有22%的男性和26%的女性属于超重和肥胖[26]。2012年在该国进行的STEPwise调查报告显示,该国超重和肥胖率仍在提高,其中26%的25~64岁的成年人超重或肥胖,女性受到的影响比男性大(女性为37%,男性为15%)[10]。Bovet及其同事在达累斯萨拉姆完成的一项研究[21]显示,男性超重率较高,为28%,女性为27%;男性肥胖率为6.8%,女性为7.4%。2016年在4个SSA国家进行的多国横断面研究显示出更高的超重和肥胖率,乌干达农村地区为46%,乌干达城郊地区为48%,尼日利亚城市为68%,坦桑尼亚城市为75%,南非城市为85%[62]。而且,Shayo和Mugusi[2011]报告了更高的肥胖患病率(19.2%),女性肥胖率(24.7%)明显高于男性(9%)。个体对身体体重的感知是导致坦桑尼亚的超重和肥胖率更高的因素之一[60]。例如,Muhihi等人进行的一项研究表明,在参与者中,12%的男性和25%的女性认为自己是肥胖而非超重的,22%的男性和38%的女性认为自己超重[63]。
少量在国内,尤其是在DeresSalaam进行的研究显示,学龄儿童的超重和肥胖率更高。例如,Mpembeni及其同事[64]的一项研究报告称,在坦桑尼亚达累斯萨拉姆的小学生中,超重和肥胖率为15%(男孩10.1%,女孩19.4%)。进一步的研究结果表明,只有1/3(33.3%)的儿童认为他们超重或肥胖,35.4%对自身的体重有负面看法[64]。尽管坦桑尼亚实施了针对超重和肥胖及其相关健康结果的有针对性的教育计划,但是该国,尤其是在城市地区,肥胖和超重趋势仍在不断增长。对自己体重的适当感知是加强体重管理必不可少的要素,有助于向坦桑尼亚成人和儿童灌输关于强化体重管理的自我意识。
坦桑尼亚的医疗中心心血管疾病的一级预防
通过早期预防高危因素,如有效治疗和控制高血压及糖尿病,可以预防心血管疾病负担。与其他LMICs国家一样,坦桑尼亚正在努力为包括心血管疾病在内的非传染性疾病提供适当的治疗和管理[65]。尽管本文所述的心血管疾病危险因素快速增长,然而在坦桑尼亚,心血管疾病的预防受到的关注仍较少[10]。为了有效预防和控制心血管疾病,已实施了不同的指南和初级卫生保健战略,用于临床心血管疾病的预防和控制,包括欧洲心脏病学会(European Society of Cardiology,ESC)和世界卫生组织(WHO)指南,以上所有这些指南,基于对单一心血管危险因素的考虑,推荐所有人均进行医疗预防[66]。因此,在坦桑尼亚,初级预防服务应特别专注于可管理且对公共卫生有较大影响力的状况,且更多考虑到坦桑尼亚公共卫管理系统资源和能力的可用性[22]。然而,初级保健中心面临着许多客观挑战,例如缺乏熟练、合格的医疗从业人员,这会影响提供医疗服务和治疗心血管疾病的及时性;缺乏足够的胰岛素和其他心血管疾病药物,受地理位置和经济条件限制,以及心血管疾病患者糟糕的身体健康状况等[65]。
尽管坦桑尼亚在糖尿病护理服务和高血压管理方面进行了积极改进,然而大多数患有糖尿病、高血压及社会经济地位低的患者无法获得连续治疗[66]。此外,由于贫困,大多数心血管疾病患者负担不起在私营药店购买药物的费用,这可能会导致如本文所述的心血管疾病并发症的发生[66]。另一方面,糖尿病、高血压或其他心血管疾病症状,如视力模糊、肌肉疼痛和记忆力受损,将导致患者放弃之前的治疗计划[19]。因此,改进医疗保健系统需要更多考虑当前面临的的挑战,包括卫生服务提供者短缺和医疗资源分配不足。
展望
尽管坦桑尼亚已对心血管疾病的控制和管理作出了良好反应,但还需要国家、区域和地区各级的更多努力,以提高预防、管理和控制心血管疾病的能力[63]。推行一揽子综合政策,例如烟草/吸烟政策、饮酒政策、饮食政策,包括食品的标签和营销、减少食用盐摄入、心血管疾病临床和营养管理指南、体力活动锻炼,是坦桑尼亚心血管疾病管理的基本要素[13]。此外,一级预防是有效的,通过控制可改变危险因素的方法,实施不同的干预措施,例如提高酒精销售税,禁止18岁以下青少年使用酒精,限制吸烟和减少吸烟人群。其他干预措施应包括提高对水果和蔬菜摄入的认识和加强身体锻炼活动[67]。
最后,早期发现和及时管理心血管疾病及其相关危险因素,可提供额外的控制措施,而心血管疾病的晚期管理和处理被证明是昂贵的,且具有更高的死亡率和发病率[67]。需要动员社区实施预防策略,以防暴露于心血管疾病危险因素,减轻心血管疾病造成的负担。
结论
尽管坦桑尼亚政府在心血管疾病的预防和管理方面作出了努力,但在一般人群中,心血管疾病死亡及其相关危险因素仍呈增长趋势。较高的心血管疾病危险因素凸显了早期公共干预措施、适应卫生保健系统的必要性,以满足世界卫生组织推荐的标准。因此,为了提高社区成员的意识,应针对需预防心血管疾病的高危人群开展大规模的运动/教育。鼓励社区成员将健康饮食、定期进行体育锻炼、保持能量消耗平衡作为体重管理的策略,将有助于减轻超重和肥胖负担,降低该国非传染性疾病的发病率。最后,分配足够的财政资源,促进卫生部门与所有非传染性疾病利益攸关部门的整合,将有助于管理心血管疾病及其相关危险因素。
Acknowledgments
The author wishes to thank Dr. Elingarami Sauli and Dr. Haikael David Martin (supervisors) for their invaluable support during the writing of this review.
Funding: None.
Footnote
Conflicts of Interest: All authors have completed the ICMJE uniform disclosure form (available at http://dx.doi.org/10.21037/jxym.2019.07.03). The authors have no conflicts of interest to declare.
Ethical Statement: The authors are accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Open Access Statement: This is an Open Access article distributed in accordance with the Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0), which permits the non-commercial replication and distribution of the article with the strict proviso that no changes or edits are made and the original work is properly cited (including links to both the formal publication through the relevant DOI and the license). See: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Dalal S, Beunza JJ, Volmink J, et al. Non-communicable diseases in sub-Saharan Africa: What we know now. Int J Epidemiol 2011;40:885-901. [Crossref] [PubMed]
- Moran A, Forouzanfar M, Sampson U, et al. The epidemiology of cardiovascular diseases in sub-saharan Africa: The global burden of diseases, injuries and risk factors 2010 study. Prog Cardiovasc Dis 2013;56:234-9. [Crossref] [PubMed]
- Roth GA, Johnson C, Abajobir A, et al. Global, Regional, and National Burden of Cardiovascular Diseases for 10 Causes, 1990 to 2015. J Am Coll Cardiol 2017;70:1-25. [Crossref] [PubMed]
- Mensah GA, Roth GA, Sampson UK, et al. Mortality from cardiovascular diseases in sub-Saharan Africa, 1990–2013: a systematic analysis of data from the Global Burden of Disease Study 2013: cardiovascular topic. Cardiovasc J Afr 2015;26:S6-10. [Crossref] [PubMed]
- Whitworth JAWorld Health Organization/International Society of Hypertension Writing Group. 2003 World Health Organization (WHO)/Internationa Society of Hypertension (ISH) statement on management of hypertension. J Hypertens 2003;21:1983-92. [Crossref] [PubMed]
- WHO. Cardiovascular Disease: World Heart Day 2017. World Heal Organ. 2017;2017-8.
- Ogeng’o JA, Gatonga P, Olabu BO. Cardiovascular causes of death in an east African country: An autopsy study. Cardiol J 2011;18:67-72. [PubMed]
- Amegah AK. Tackling the Growing Burden of Cardiovascular Diseases in Sub-Saharan Africa. Circulation 2018;138:2449-51. [Crossref] [PubMed]
- Raphael DM, Roos L, Myovela V, et al. Heart diseases and echocardiography in rural Tanzania: Occurrence, characteristics, and etiologies of underappreciated cardiac pathologies. PLoS One 2018;13:e0208931. [Crossref] [PubMed]
- Mayige M, Kagaruki G. Tanzania Steps Survey Report. Ministry of Health and Social Welfare, and National Institute for Medical Research (NIMR) in Collaboration With World Health Organiztion, 2013. Available online: https://www.who.int/ncds/surveillance/steps/UR_ Tanzania_2012_STEPS_Report.pdf
- Global Status Report on Noncommunicable Diseases 2014: Attaining the Nine Global Noncommunicable Diseases Targets; A Shared Responsibility. World Heal Organization, 2014. Available online: https://reliefweb.int/ sites/reliefweb.int/files/resources/Global%20status%20 report%20on%20NCDs%202014-51b.pdf.
- WHO. Report on the status of major health risk factors for noncommunicable diseases: WHO African Region, 2015. WHO African Region. 2016:1-75.
- World Health Organization (WHO). (2014b). Non-communicable diseases Country Profiles 2014. World Health Organisation. pp. 120.
- Ministry of Health, Community Development, Gender, Elderly and Children. Strategic and Action Plan for the Prevention and Control of Non Communicable Diseases in Tanzania 2016 – 2020. 2016:1-144. Available online: https://www.worlddiabetesfoundation.org/sites/default/files/NCD%20Stategic%20Plan%202016%20-%202020.pdf
- Ngaleisoni F, Ruhago G, Mayige M, et al. Cost-effectiveness analysis of population-based tobacco control strategies in the prevention of cardiovascular diseases in Tanzania. PLoS One 2017;12:e0182113. [Crossref] [PubMed]
- WHO. Global status report on alcohol and health 2014ed. 2014:1-392.
- Mbatia J, Jenkins R, Singleton N. Prevalence of Alcohol Consumption and Hazardous Drinking, Tobacco and Drug Use in Urban Tanzania, and Their Associated Risk Factors. Int J Environ Res Public Health 2009;6:1991-2006. [Crossref] [PubMed]
- Muhamedhussein MS, Nagri ZI, Manji KP. Prevalence, Risk Factors, Awareness, and Treatment and Control of Hypertension in Mafia Island, Tanzania. Int J Hypertens 2016;2016:1281384. [Crossref] [PubMed]
- Stanifer JW, Cleland CR, Makuka GJ, et al. Prevalence, risk factors, and complications of diabetes in the Kilimanjaro region: A population-based study from Tanzania. PLoS One 2016;11:e0164428. [Crossref] [PubMed]
- Srinath Reddy K, Katan MB. Diet, nutrition and the prevention of hypertension and cardiovascular diseases. Public Health Nutrition 2004;7:167-86. [Crossref] [PubMed]
- Bovet P, Ross AG, Gervasoni JP, et al. Distribution of blood pressure, body mass index and smoking habits in the urban population of Dar es Salaam, Tanzania, and associations with socioeconomic status. Int J Epidemiol 2002;31:240-7. [Crossref] [PubMed]
- Kakarmath SS, Zack RM, Leyna GH, et al. Dietary determinants of serum total cholesterol among middle-aged and older adults: a population-based cross- sectional study in Dar es Salaam, Tanzania. BMJ Open 2017;7:e015028. [Crossref] [PubMed]
- Njelekela M, Sato T, Nara Y, et al. Nutritional variation and cardiovascular risk factors in Tanzania-rural-urban difference. S Afr Med J 2003;93:295-9. [PubMed]
- Mandha J, Buza J, Kassimu N, et al. Prevalence of Hypertension and Associated Risk Factors among Maasai Communities in Simanjiro, Tanzania. ACRI 2015;2:96-108. [Crossref]
- World Cancer Research Fund and The NCD Alliance. The link between food, nutrition, diet and non-communicable diseases. 2014;4. Available online: https://www.wcrf.org/sites/default/files/PPA_NCD_Alliance_Nutrition.pdf
- WHO. Global status report on noncommunicable diseases. World Heal Organ (WHO; Geneva). 2011.
- WHO. Global status report on non-communicable diseases 2014. World Health Organization, 2014;176.
- Kavishe B, Biraro S, Baisley K, et al. High prevalence of hypertension and of risk factors for non-communicable diseases (NCDs): A population based cross-sectional survey of NCDS and HIV infection in Northwestern Tanzania and Southern Uganda. BMC Med 2015;13:126. [Crossref] [PubMed]
- Dickie K, Micklesfield L, Chantler S, et al. Meeting physical activity guidelines is associated with reduced risk for cardiovascular disease in black South African women; a 5.5-year follow-up study. BMC Public Health 2014;14:498. [Crossref] [PubMed]
- WHO. Global Atlas on Cardiovascular Disease Prevention and Control. World Health Organization.2011. pp. 1-14.
- Unwin N, James P, Mclarty D, et al. Rural to urban migration and changes in cardiovascular risk factors in Tanzania: a prospective cohort study. BMC Public Health 2010;10:272. [Crossref] [PubMed]
- Mayige M, Kagaruki G, Ramaiya K, et al. Non communicable diseases in Tanzania: a call for urgent action. Tanzan J Health Res 2011;13:378-86. [PubMed]
- WHO. World Health Organization report on the global tobacco epidemic. Monitoring tobacco use and prevention policies. World Health Organization. 2017. pp. 1-263.
- WHO. World Health Organization report on the global tobacco epidemic, 2017; Country profile United Republic of Tanzania. World Health Organization. 2017. Available online: https://doi.org/
10.1787/9789264177949-147-en . - Ministry of Health (MoH) [Zanzibar]. Tanzania 2015-16 Demographic Health Survey and Malaria Indicator Survey. Tanzania 2015-16 Demogr Heal Surv Malar Indic Surv. 2015.
- Kapito-Tembo A, Muula AS, Rudatsikira E, et al. Smoking among in-school adolescents in Dar es Salaam, Tanzania: results from the Global Youth Tobacco Survey. Tanzan J Health Res 2011;13: [Crossref]
- Kidane A, Hepelwa A, Ngeh TE, et al. Healthcare Cost of Smoking Induced Cardiovascular Disease in Tanzania. J Health Sci (El Monte) 2015;3:117-22. [PubMed]
- Kapito-tembo A. Tanzania Demographic and Health Survey 2016. National Bureau of Statistics Dar Es Salaam, Tanzania Macro Calverton, Maryland, USA. 2016. pp. 1-482.
- WHO. Implementation of the WHO Framework Concention on Tobacco control in Tanzania 2007-2012.World Health Organization. 2012.
- World Health Organization. Global health risks: mortality and burden of disease attributable to selected major risks. Geneva: World Health Organization, 2009. Available online: https://apps.who.int/iris/handle/10665/44203
- WHO. A global brief on Hypertension: World Health Day 2013. World Heal Organ 2013:1-40.
- Peck RN, Green E, Mtabaji J, et al. Hypertension related diseases as a common cause of Hospital Mortality in Tanzania: a 3-Year prospective study. J Hypertens 2013;31:1806-11. [Crossref] [PubMed]
- Njelekela MA, Mpembeni R, Muhihi A, et al. Gender-related differences in the prevalence of cardiovascular disease risk factors and their correlates in urban Tanzania. BMC Cardiovasc Disord 2009;9:30. [Crossref] [PubMed]
- Isangula KG, Meda RJ. The Burden of Hypertension in the Rural and Urban populations of Tanzania: A review of Trends, Impacts and Response The Burden of Hypertension in the Rural and Urban populations of Tanzania: A Review of Trends, Impacts and Response. Tanzania. J Heal Sci 2018;1:41-52.
- Njelekela M, Negishi H, Nara Y, et al. Cardiovascular risk factors in Tanzania: a revisit. Acta Trop 2001;79:231-9. [Crossref] [PubMed]
- Edwards R, Unwin N, Mugusi F, et al. Hypertension prevalence and care in an urban and rural area of Tanzania. J Hypertens 2000;18:145-52. [Crossref] [PubMed]
- Makubi A, Hage C, Lwakatare J, et al. Contemporary aetiology, clinical characteristics and prognosis of adults with heart failure observed in a tertiary hospital in Tanzania: The prospective Tanzania Heart Failure (TaHeF) study. Heart 2014;100:1235-41. [Crossref] [PubMed]
- Zack RM, Irema K, Kazonda P, et al. Determinants of High Blood Pressure and Barriers to Diagnosis and Treatment in Dar es Salaam, Tanzania. J Hypertens 2016;34:2353-64. [Crossref] [PubMed]
- Galson SW, Staton CA, Karia F, et al. Epidemiology of hypertension in Northern Tanzania: a community-based mixed-methods study. BMJ Open 2017;7:e018829. [Crossref] [PubMed]
- Mosha NR, Mahande M, Juma A, et al. Prevalence, awareness and factors associated with hypertension in North West Tanzania. Glob Health Action. 2017;10:1321279. [Crossref] [PubMed]
- Swai AB, Mclarty D, Kitange H, et al. Low prevalence of risk factors for coronary heart disease in rural Tanzania. Int J Epidemiol 1993;22:651-9. [Crossref] [PubMed]
- Njelekela MA, Mpembeni R, Muhihi A, et al. Gender-related differences in the prevalence of cardiovascular disease risk factors and their correlates in urban Tanzania. BMC Cardiovasc Disord 2009;9:30. [Crossref] [PubMed]
- Zhou M, Astell-Burt T, Bi Y, et al. Geographical Variation in Diabetes Prevalence and Detection in China: Multilevel Spatial Analysis of 98,058 Adults. Diabetes Care 2015;38:72-81. [Crossref] [PubMed]
- International Diabetes Federation. IDF Diabetes Atlas. Vol. 8, International Diabetes Federation. 2017. 150 p.
- Aspray TJ, Mugusi F, Rashid S, et al. Rural and urban differences in diabetes prevalence in Tanzania: the role of obesity, physical inactivity and urban living. Trans R Soc Trop Med Hyg 2000;94:637-44. [Crossref] [PubMed]
- Mwangome M, Geubbels E, Klatser P, et al. Perceptions on diabetes care provision among health providers in rural Tanzania: A qualitative study. Health Policy Plan 2017;32:418-29. [PubMed]
- Muhamedhussein M, Manji KP, Sciences A. Prevalence, risk factors and awareness of hyperglycaemia in Mafia Island, Tanzania. African J Diabetes Med 2016;9:1-4.
- Cleland CR, Burton MJ, Hall C, et al. Diabetic retinopathy in Tanzania: prevalence and risk factors at entry into a regional screening programme. Trop Med Int Health 2016;21:417-26. [Crossref] [PubMed]
- Chiwanga FS, Njelekela MA. Diabetic foot: prevalence, knowledge, and foot self-care practices among diabetic patients in Dar es Salaam, Tanzania – a cross-sectional study. J Foot Ankle Res 2015;8:20. [Crossref] [PubMed]
- Shayo GA, Mugusi FM. Prevalence of obesity and associated risk factors among adults in Kinondoni municipal district, Dar es Salaam Tanzania. BMC Public Health 2011;11:365. [Crossref] [PubMed]
- Pangani IN, Kiplamai FK, Kamau JW, et al. Prevalence of Overweight and Obesity among Primary School Children Aged 8–13 Years in Dar es Salaam City, Tanzania. Adv Prev Med 2016;2016:1345017. [Crossref] [PubMed]
- Ajayi IO, Adebamowo C, Adami HO, et al. Urban–rural and geographic differences in overweight and obesity in four sub-Saharan African adult populations: a multi-country cross-sectional study. BMC Public Health 2016;16:1126. [Crossref] [PubMed]
- Muhihi AJ, Njelekela MA, Mpembeni R, et al. Obesity, Overweight, and Perceptions about Body Weight among Middle-Aged Adults in Dar es Salaam, Tanzania. ISRN Obes 2012;2012:368520. [Crossref] [PubMed]
- Mpembeni RN, Muhihi AJ, Maghembe M, et al. Overweight, Obesity and perceptions about body weight among primary schoolchildren in dar es salaam, Tanzania. Tanzan J Health Res 2014;16:304-11. [Crossref] [PubMed]
- Mayige M. Prevention of non-communicable diseases in Tanznaia using an intersectoral approach. Tech Rep 2016. doi:
10.13140/RG.2.1.3976.1047 . - Ngalesoni FN, Ruhago GM, Mori AT, et al. Cost-effectiveness of medical primary prevention strategies to reduce absolute risk of cardiovascular disease in Tanzania: a Markov modelling study. BMC Health Serv Res 2016;16:185. [Crossref] [PubMed]
- WHO. A Comprehensive Global Monitoring Framework Including Indicators and a Set of Voluntary Global Targets For The Prevention and Control of Noncommunicabale World Health Organization. 2012:1-23. Available online: https://www.who.int/nmh/events/2012/discussion_paper2_20120322.pdf

刘华
湖北省十堰市太和医院胸心大血管外科,副主任医师,博士研究生。中国医师协会腔内血管学专家委员会委员,湖北省微循环学会胸部微创青年委员会常务委员,湖北省医学会胸心外科学分会结构性心脏病专业委员会委员,十堰市医学会胸心大血管外科专业委员会委员,十堰市胸心大血管外科医疗质量控制委员会委员。从事心血管疾病的基础及临床研究,主持并完成湖北省厅级科研项目4项,获湖北省科学技术进步二等奖1项,发表科研论文20余篇。擅长心血管、胸部肿瘤及胸部创伤疾病的开放、胸腔镜及微创介入外科治疗。(更新时间:2021/9/3)
(本译文仅供学术交流,实际内容请以英文原文为准。)
Cite this article as: Roman WP, Martin HD, Sauli E. Cardiovascular diseases in Tanzania: The burden of modifiable and intermediate risk factors. J Xiangya Med 2019;4:33.